| [center]肾上腺神经母细胞瘤脑膜转移一例[/center] [center]张华文,刘宜军,潘高争,田伟[/center] [center]陕西省核工业215医院[/center] 患者男,18岁。右腰部胀痛不适10天。10天前无明显诱因出现右腰部胀痛,无明显放射,无发热及泌尿系统症状。患者近年来食欲差,夜间盗汗,大小便无异常。1周前有外伤头皮血肿史。 体检:患者营养差,余未见明显异常。 专科情况:双侧腰部无隆起,双肾下极未触及,肾区无叩痛,双侧输尿管走行区无压痛,膀胱充盈欠佳,无压痛。实验室检查:红细胞3.02×10^12/l,hgb 89g/l;plt 91×10^9/l。血ast 106 u/l,alt 51 u/l,ggt 210 u/l.alp 28.3 u/l,glu 7.69 mmol/l,cea 10.32 ng/ml,afp<10 ng/ml,tb-igg(-),esr 75 mm/h。醛固酮:62.91 pg/ml;皮质醇:296 ng/ml(am 8:00),150 ng/m1(pm 4:00),252 ng/ml(pm 12:00)。尿酮体:(++)。 b超示右肾上极探及6.8 cm×4.7 cm低回声光团,内光点不均,边界欠清,彩色多普勒显像(cdfi)低回声光团内及周边见少许血流信号,动脉血流频谱(vp)23.2 cm/s。 ct平扫示右肾上腺区大小约6.5 cm×4.5 cm椭圆形肿块,内密度不均,ct值约40 hu,边界尚清楚,右肾明显受压、下移(图1);增强扫描肿块呈中度强化,ct值约68 hu(图2)。临床诊断:(1)右肾上腺肿瘤;(2)中度营养不良性贫血。 手术及病理:先行右肾上腺肿瘤切除术,瘤体大小6.0 cm×5.5 cm×5.0cm,包膜完整,与周围软组织界限较清,大体切面呈灰白色,质脆。镜下示肾上腺神经母细胞瘤,基质少,分化差(图3)。免疫组织化学:nse(+),syn(+),s-100少数细胞(+);nf/cga/gap/(±)。 术后1周患者感头痛,ct平扫示双额顶骨内板下新月形及梭形稍高密度影,ct值46~50 hu,内见小点状钙化,邻近颅骨内板受压变溥,边缘毛糙不整(图4、5)。结合1周前头部外伤史诊断为:迟发性硬膜外血肿。遂行血肿钻孔引流术,术中见颅骨广泛渗血,骨质变脆,呈蜂窝状,骨内膜下见肿瘤组织,质韧,术中冰冻切片诊断为硬膜外小细胞肿瘤,改变手术方式肝取活检后闭颅。本例患者术后病理检查符合神经母细胞瘤脑膜转移(图6)。 【讨论】 神经母细胞瘤是儿童常见的恶性肿瘤之一,多见于10岁以下男性,少数见于青少年及成人。它起源于原始神经嵴细胞,有交感神经丛分布的部位均可发病…,如腹部、纵隔、盆腔、颈部等,以腹部多见,肾上腺髓质是最好发部位。肿瘤一般较大,呈类网形或不规则形,可跨越中线,压迫或包绕邻近血管,因其生长迅速,易发生坏死、囊变和钙化。此病恶性程度极高,早期即可发生转移,主要累及骨、骨髓、淋巴结、肝、脑、肺等器官。国外学者将神经母细胞瘤脑膜转移分为二型:(1)peper型:早期肝肿大及转移;(2)hutchinson型:主要表现为颅骨、硬脑膜、长骨转移,其中颅骨转移常累及眼眶,致眼球突出。本例属于第二型。ct平扫见密度不均匀软组织肿块,增强呈不均匀强化,钙化足其特征性表现,多为沙砾状、斑点状或小团状,文献统计达85%。术前骨髓涂片可定性诊断。因骨髓转移率高,故临床上不明原因发热、贫血、骨痛的患儿应首先做骨髓穿刺,排除本病。本病例术前有头部外伤史,极易误诊为血肿,但仔细分析颅骨吸收变薄征象,结合肾上腺肿瘤病史,不难想到脑膜转移。 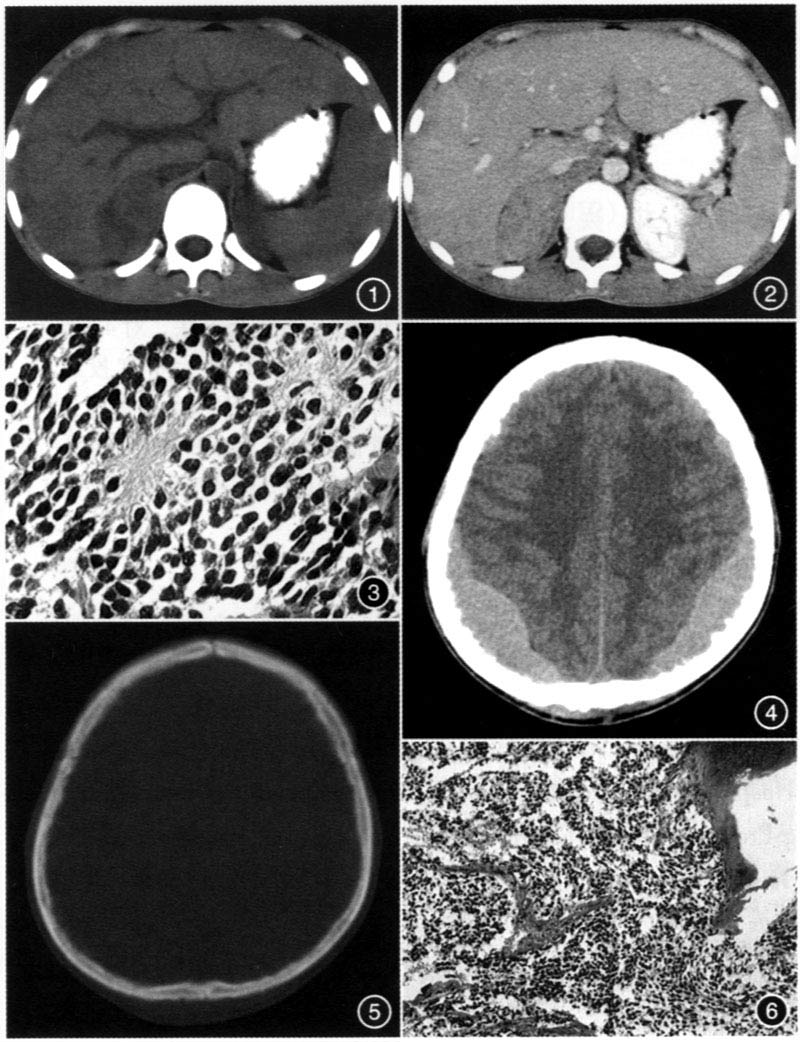 【图片说明】 图1 ct平扫示右肾上腺肿块,密度不均,边界尚清 图2 ct增强扫描(静脉期)示肿块呈中度强化,ct值约68 hu 图3 肾上腺神经母细胞瘤病理片,镜下示较一致的深染小圆形细胞及短梭形细胞排列呈菊形团样(he×100) 图4 ct平扫示双额顶骨内板下梭形稍高密度影,内见小点状钙化 图5 ct平扫示颅骨内板受压吸收,毛糙不整 图6 硬膜外转移瘤病理片。镜下示瘤组织由一致的深染小网形及短梭形瘤细胞组成,并破坏骨质(he×100) 【原文出处】临床放射学杂志,2009,28(6):864-865 |